 COLON and ANAL
COLON and ANALSURGERY
大腸・肛門外科
大腸・肛門外科について
About Medical department肛門疾患・排便障害の専門的治療
成人の3人に1人は痔疾患に悩んでいます。身近な病気ですが専門的に治療をしている病院が少ないのが現状です。当科では肛門疾患(痔)をはじめ、便秘や便失禁などの排便障害、大腸内視鏡検査を行っております。手術は病気をただ切除するだけではなく、手術後の肛門機能まで考慮して治療を行います。手術を含めどのような治療を行うかは患者様のお仕事、ご家庭などの状況を尊重した「オーダーメイド」で行なっております。
詳しい情報はこちらからもご覧いただけます
 セルフチェック
セルフチェック

コンチネンス外来のご案内
コンチネンス (continence) とは失禁を肯定形にした反対語で、排泄がコントロールついている状態を示す言葉です。排泄は毎日のことであり、これを不快でない状態にすることは生活の質(Quality of Life)を向上させます。そのために医師による治療だけではなく、生活習慣、食事などの指導や排泄に関わるリハビリ、トレーニング治療も重要な要素となります。 大腸・肛門外科による治療と、コンチネンス外来による排泄ケアの両輪で患者様の心地よい排泄をサポートしてまいります。
- ケアの内容
- ・食事指導,排便姿勢指導
・骨盤底筋体操指導
・直腸肛門機能検査
・バイオフィードバック療法
・経肛門逆行性洗腸法
平良さやか
日本コンチネンス協会認定コンチネンスリーダー
日本コンチネンス協会 沖縄支部役員
日本ストーマ排泄リハビリテーション学会 ストーマ認定士
排尿自立指導料 所定研修終了
経肛門的逆行性洗腸法 研修修了
入院の流れ
一般に、大腸・肛門外科で手術を受けた場合、入院期間は最短1泊〜最大7泊となっております。手術前は錠剤の飲み薬と坐薬のみで大腸をキレイにするのみで、大量の下剤を内服する必要はありません。食事は手術の日の朝食または朝昼食のみ止めます。手術当日の夕より食事が再開となります。手術後は、どの手術を受けられた方もいつでも排便が可能です。入院前と退院前には専用のパンフレットを用いて内容を説明し、不安の少ないようにしてまいります。
| 入院1日目 (手術前日) |
入院2日目 (手術当日) |
入院3日目 (術後1日目) |
退院日 | |
|---|---|---|---|---|
| イ ベ ン ト |
午後に入院 | 手術 午前または午後 |
術後2日目 傷口の診察 |
退院 傷口の診察 |
| 食 事 |
普通食 | 手術までは 絶食 手術の次は 軽食 |
普通食 | 普通食 |
| 安 静 度 |
自由 | 手術後翌日まで ベッド上安静 |
自由 | 自由 |
| 薬 | 下剤の内服 | 鎮痛剤・抗生剤・下剤の内服 | ||
主な疾患と治療法
Disease and Treatment- 肛門疾患(痔核,痔瘻,裂肛)
-
肛門疾患(痔核,痔瘻,裂肛)
症状
破一般位は「痔」と一括りに言われることが多いですが,「痔核(いぼ痔)」「裂肛(切れ痔)」「痔瘻(あな痔)」に分けられます。
①痔核は便秘によるいきみや頻回の下痢によって肛門にあるクッションという部分が破綻し静脈叢のうっ血・拡張した状態をいいます.場所によって内痔核と外痔核に分けられます。
②裂肛は硬便によっておこる肛門のキズです.慢性化するとキズが潰瘍となりその付近に肛門ポリープや見張りイボが形成されます.さらに悪化すると肛門が狭くなってしまいます(肛門狭窄)。
③痔瘻は下痢などにより肛門の周囲に膿のたまりを形成し(肛門周囲膿瘍)、最終的に肛門から肛門周囲の皮膚にかけて細菌の通り道(痔瘻)を形成する疾患です。
排便時出血,排便時疼痛,脱出
検査
■肛門診
■大腸内視鏡検査
■肛門超音波検査治療
痔核の手術治療
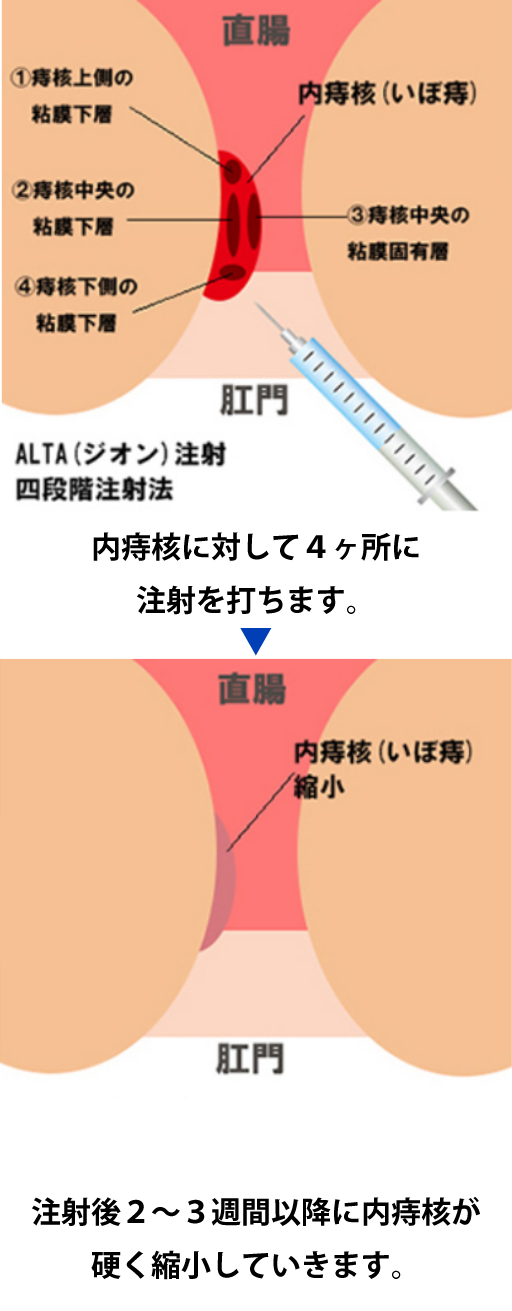
・注射による硬化療法(ジオン注,アルタALTA)
内痔核に対して行う治療です。切る手術と異なり、術後の痛みがほとんどない、術後の出血が「ほとんどない、日帰り手術や短期入院で治療が可能という利点があります。
・結紮切除術(LE)
どのタイプの痔核にも行うことができる方法です。外痔核に行うことができる、根治性が高く再発しにくいという利点があります。

裂肛の手術
・裂肛切除術
慢性化した潰瘍部分、肛門ポリープ、見張りイボを切除する方法です。
・肛門拡張術
肛門の筋肉が硬くなり広がらなくなっている場合は側方内括約筋切開術(LSIS法)、肛門表面の上皮が硬く狭まっている場合には皮膚弁移動術(SSG法)を行います。


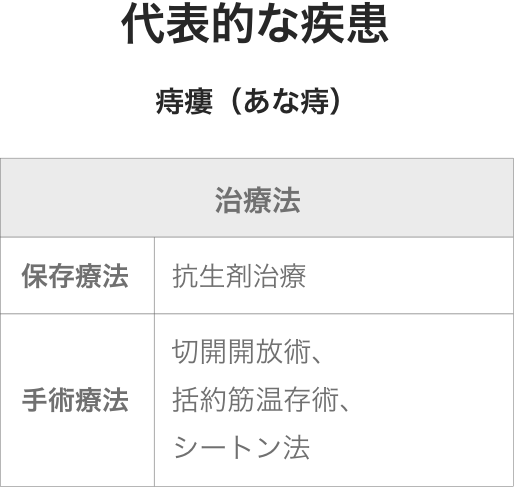
- 痔瘻の手術
- 痔瘻は痔核や裂肛と異なり,原則手術が必要になる疾患です。
・切開開放術
肛門の括約筋を切開しその中を通る痔瘻を切除する方法です。根治性が高く再発しにくい利点があります.
・括約筋温存術
肛門の括約筋を切開せずに痔瘻の入り口と出口部分を処理することで治癒左折方法です。括約筋を切開することがないため術後に肛門がゆるくなったり変形したりすることを防ぎます。

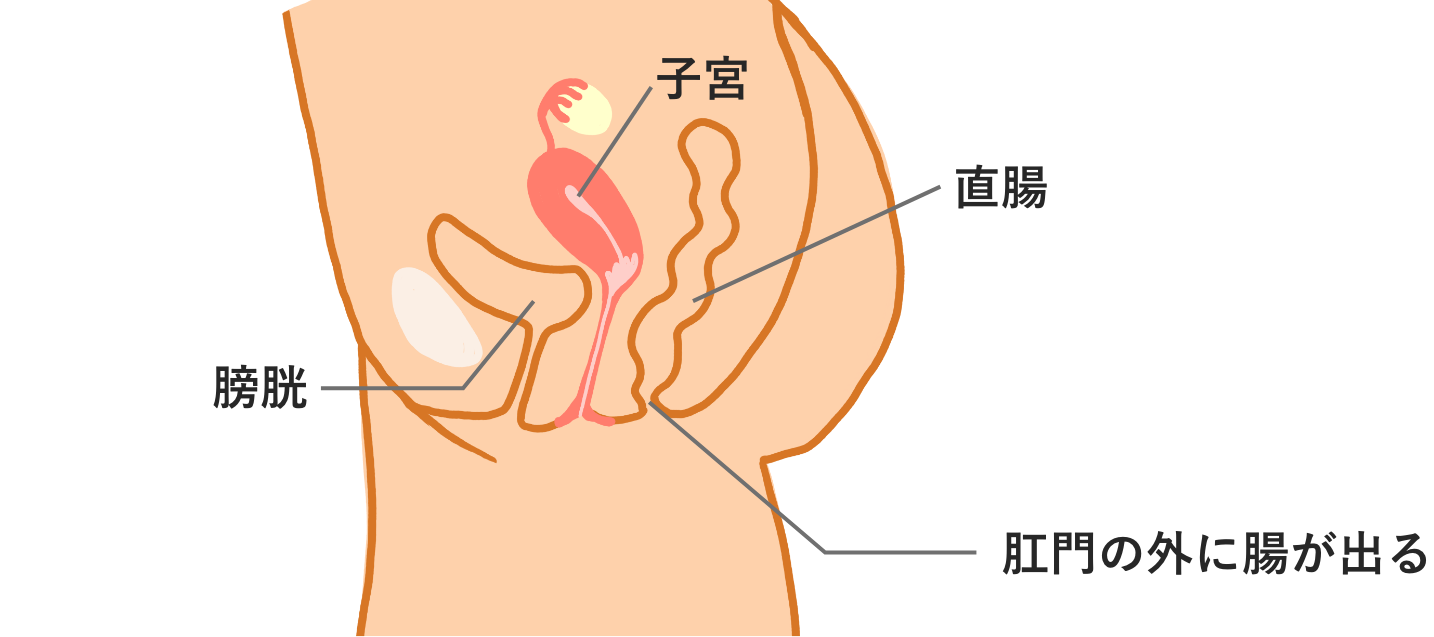
- 骨盤臓器脱(直腸脱)
-
骨盤臓器脱(直腸脱)
症状
子宮,膀胱,直腸などの骨盤臓器は通常靱帯や膜で支えられています。しかし何らかの原因でこれらが弱くなることで骨盤内の臓器が膣や肛門から脱出してきます。直腸脱は直腸を支える組織は弱くなることで。直腸が肛門から脱出してくる疾患です。直腸はもともと便を溜めて排出する働きがあることから。直腸脱になることで腸が飛び出すという症状以外に便秘や便失禁を伴うこともしばしば見られます。 直腸脱は薬では治らないため手術が必要になります。

検査
■肛門超音波検査
■排便造影検査
■MRI検査
■肛門内圧検査
■直腸感覚検査治療
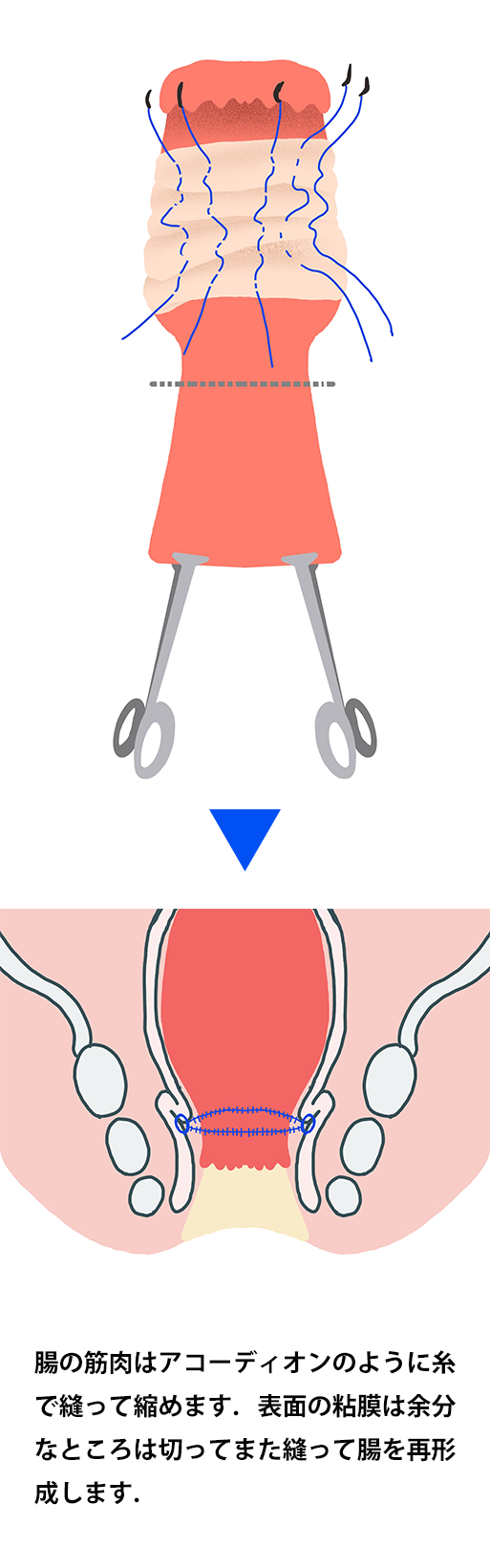
デロルメ手術
直腸の脱出が短いものや不完全な脱出の方に行う方法です。肛門から脱出する直腸壁の粘膜部分を切除したあとに筋層部分を縫縮後、粘膜同士を縫合する方法です。
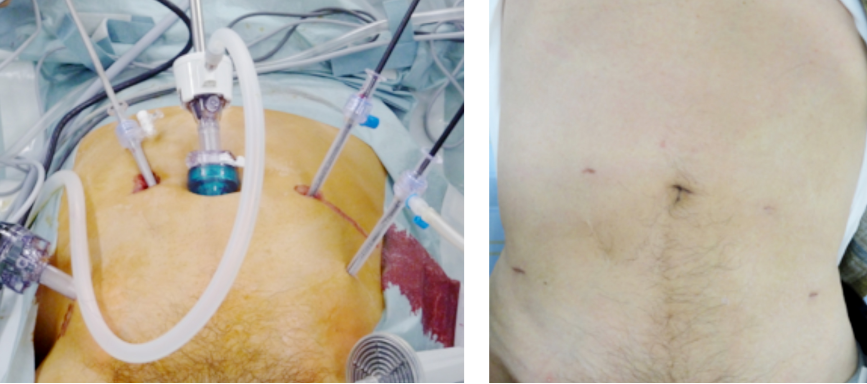
- 腹腔鏡下直腸固定術
- 直腸が下垂し肛門から脱出するため、これを防ぐためにお腹から腹腔鏡という装置を使って、骨盤の下に落ち込んだ直腸を仙骨の骨膜に固定し落ちないようにする手術です。腹腔鏡手術はお腹に小さなキズしか作らないため、術後は傷の痛みが少ない、キズが目立ちにくいという利点があります。


- 便秘
-
便秘
症状
便秘とは「便が硬いこと」「排便が数日ないこと」も症状としてあげられますがこれだけではありません。「便が出せても残便感がある」「便をだすのに強くいきまないと出せない、いきんでいる割に量が出ない」ことも便秘に含まれま。つまり肛門から排出すべき便を気持ちよくスッキリ出せなければすべて便秘ととらえます。
①大腸通過時間正常型便秘:大腸の動きは正常ですが,便の材料である食物繊維の不足により排便が十分にできないタイプです。
②大腸通過時間遅延型便秘:大腸の動きが悪く便を肛門まで運べないタイプの便秘です。
③便排出障害型便秘:直腸まで来た便を肛門から排出できない便秘です。検査
●肛門内圧検査
●直腸感覚検査
●肛門超音波検査
●排便造影検査
●肛門筋電図検査
●シッツマーク検査治療
- 食事・生活指導
- 便をつくる材料としての食物繊維の摂取が重要です。食事に不溶性食物繊維が豊富に含まれると便のカサが増えることになります。カサが多いことで腸が刺激され、大腸の蠕動運動が活発になりスムーズな排便につながります。また水溶性食物繊維は水を含んでゲル状にし排便しやすくなります。
腸内細菌には「善玉菌」「悪玉菌」「どちらでもない菌」がいます.そのうち「善玉菌」は大腸の蠕動運動を促進し便秘を防ぐ働きがあります。腸内環境を整えるために発酵食品の摂取も勧められます。
- 薬物療法
- 便秘の治療は下剤の使用が中心となります。下剤は「刺激性下剤」と「非刺激性下剤(緩下剤)」に分かれます。
刺激性下剤は腸を刺激して便を直腸まで送り出す薬です。効果が強いものですが、クセになりやすくずっと使用することで効果が薄くなるという特徴があります。そ非刺激性下剤は便を柔らかくする薬です。原則として非刺激性下剤を定期的に内服して便を柔らかくし、それでも排便できないときは必要時のみ刺激性下剤を使用していくのが良い方法です。
また上記の便秘のタイプや便秘の原因になっている病気に合わせて薬を選択することも重要です。
- バイオフィードバック療法
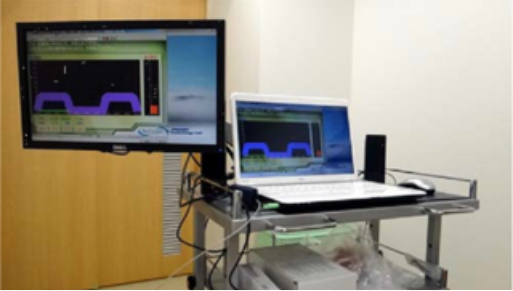
- 便秘のうち下剤では改善しないタイプもあります。排便のためにいきむ時に肛門を誤って閉めて出口を塞いでしまうことがあります。これは肛門の括約筋の動かし方をうまくできないために起こります。
バイオフィードバック療法とは、骨盤底筋の収縮をモニターで波形として見て実感しながら行う骨盤底筋訓練とです。締める力は筋電図の変化としてモニターに表示できます。患者さん自身も画面を見ながら自分の力の加減を確かめられるので、筋肉の使い方の理解がより深まります。モニターをみながら、肛門の括約筋に力が入らないような排便の方法を習得していきます。

- 手術(例:後膣壁形成術,会陰形成術)
- 便秘のうち下剤では改善しないタイプもあります。特に直腸と膣の間の壁(中隔)が薄くなることで起こってきます。直腸の壁が膣の中に向かって膨らんでくる病態で、直腸と膣の間の壁が弱くなったために生じるとされています。直腸瘤は程度がひどい場合には手術で直腸と膣の壁を補強する処置が必要になります。


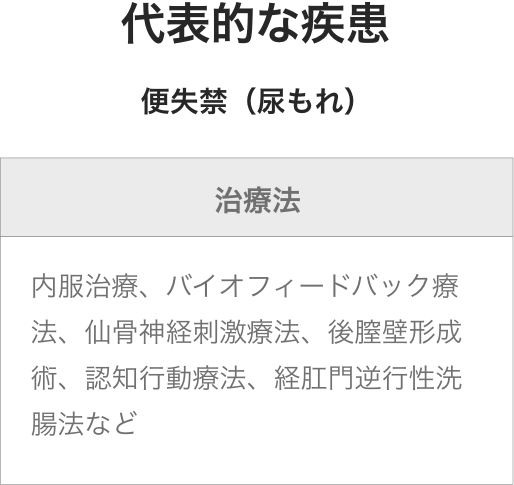
- 便失禁
-
便失禁
症状
便失禁とは無意識または自分の意思に反して肛門から便が漏れてしまう病気です。「いつ便が漏れるか」「においを他の人に気づかれないか」といった不安から仕事や買い物などに行けなくなり日常生活に支障をきたします。直接生命に関わる病気ではありませんが、楽しみや生きがいを諦め、生活の質を著しく損なうという意味では深刻な病気です。日本では約500万人の便失禁の方がおられ、決して稀な病気ではありません。
①漏出性便失禁
気づかないうちに下着に便が漏れているもの。
②切迫性便失禁
便意を感じてトイレに向かうが途中で漏れてしまうもの。検査
●肛門内圧検査
●直腸感覚検査
●肛門超音波検査
●排便造影検査
●肛門筋電図検査治療
- 食事・生活指導,骨盤底筋体操
- 便が柔らかくなるほど、便失禁の頻度や程度は高くなります。便を固める働きのある食物繊維を積極的に摂ること、便を柔らかくする食べ物や飲み物を避けることがポイントです。
直腸に便がなければ便失禁は起こりません。便意がなくてもこまめに排泄する習慣をつける、食事をして便意が起こりやくすなる反射を利用して食後にトイレにいくなど、計画的に排便するとよいです。
便失禁に関わる外肛門括約筋は骨盤底筋を収縮させるトレーニングにより鍛えることができます。

- 薬物療法
- 便失禁の症状に合わせて「便を適切な硬さに保つ薬」「直腸から便を排出させる薬」などを用います。
便が柔らかいと肛門の締まりが弱い方はその隙間から便が漏れてしまいます。これを防ぐために便を固く保つ薬を使用します。
直腸に便がなければ便失禁は起こらないため、直腸から便を排出させる坐薬や浣腸を用います。
- バイオフィードバック療法
- バイオフィードバック療法とは、骨盤底筋の収縮をモニターで波形として見て実感しながら行う骨盤底筋訓練とです。締める力は筋電図の変化としてモニターに表示できます。患者さん自身も画面を見ながら自分の力の加減を確かめられるので、筋肉の使い方の理解がより深まります。

- 括約筋形成術
- 手術は事故や分娩などにより外肛門括約筋が損傷している方に行っています。損傷部位に存在する瘢痕組織という硬い組織を掘り起こし、中央で切断した後に両端を重ね合わせて縫合するオーバーラッピング法を行います。これにより物理的に肛門を閉まるように再形成します。
- 仙骨神経刺激療法(SNM)
- 排便に関連する仙骨神経を継続的に電気刺激して、神経の働きを改善します。
まず神経を刺激するリード線を体内に留置して効果を判定し効果があれば刺激装置を体内に埋め込みます。
この治療法の利点は2つあります。1つ目にリード線を留置して刺激装置を埋め込むまで2週間試験的に刺激して効果を判定する期間を設けている点です。効果がなければ刺激装置を埋め込まずリード線を抜去し元の状態の戻すことができます。2つ目に患者様用のリモコンがあり刺激のon-offや刺激の調整を自宅で行うことができます。
この治療の有効率は86%と言われています。


- 大腸内視鏡検査
-
大腸内視鏡検査
検査
頭大腸肛門外科には「肛門から出血した」「便が出なくてお腹がはる」といった症状で来院される患者様が多いです。もちろん痔による出血や大腸の動きが悪い便秘でお腹が張る方がほとんどです。しかしその中に「大腸癌」によってこれらの症状をきたしている方がまれにおられます。
大腸癌も早期発見・早期治療が重要です。
大腸肛門外科の受診をきっかけに大腸内視鏡検査を行い、大腸癌がないことを確認しておきましょう。
実績
Result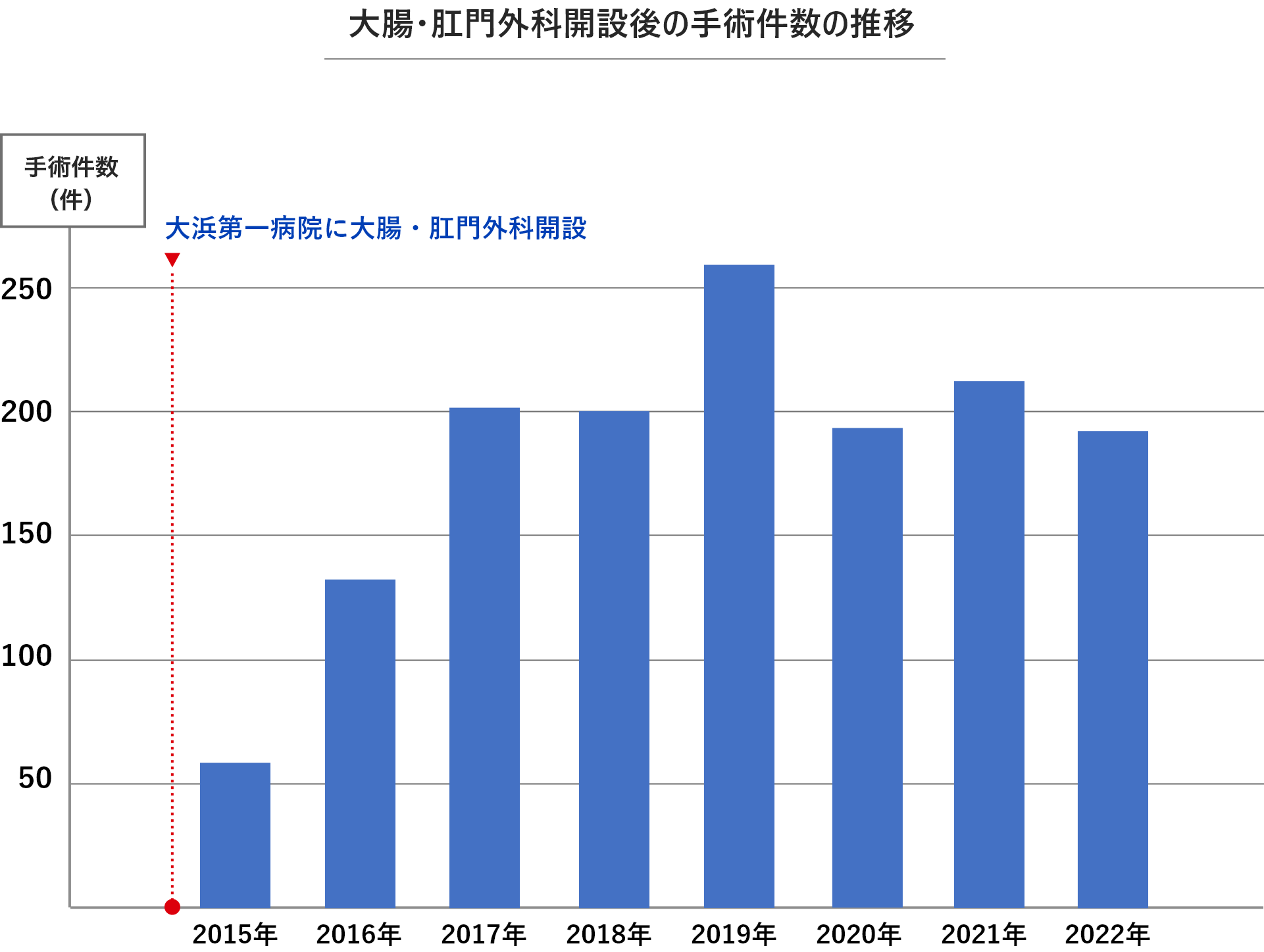
医師紹介
Doctor-


大腸・肛門外科 部長
仕垣 幸太郎Koutarou Shigaki

- 専門分野 | Specialized field
- ・肛門疾患
・骨盤臓器脱疾患
・排便障害
- 資格 | Qualification
- ・医学博士
・日本外科学会専門医
・日本大腸肛門病学会専門医(Ⅱb:肛門領域)
・臨床肛門病技能認定医
・ジオン注四段階注射法施行医
・仙骨神経刺激療法 (SNM) 講習会修了
・がん治療認定医機構がん治療認定医
外来診療表
Calendar- 初診・再診受付時間
-
平日
午前8:00〜11:00
午後13:00〜16:00土曜
午前8:00〜11:00
- 面会時間
-
12:00〜21:00
大腸・肛門外科
※要予約(紹介状必須)
| 05/04(月) | 05/05(火) | 05/06(水) | 05/07(木) | 05/08(金) | 05/09(土) | |
|---|---|---|---|---|---|---|
| 午 前 |
みどりの日 | こどもの日 | 振替休日 | 手術 | 手術 | |
| 午 後 |
--- | --- | --- | 仕垣 幸太郎 ※休診 |
仕垣 幸太郎 ※休診 |
排便ケア外来
| 05/04(月) | 05/05(火) | 05/06(水) | 05/07(木) | 05/08(金) | 05/09(土) | |
|---|---|---|---|---|---|---|
| 午 前 |
みどりの日 | こどもの日 | 振替休日 | |||
| 午 後 |
--- | --- | --- | ◯ | ◯ |
 この表は横スクロールできます
この表は横スクロールできます

 セルフチェック
セルフチェック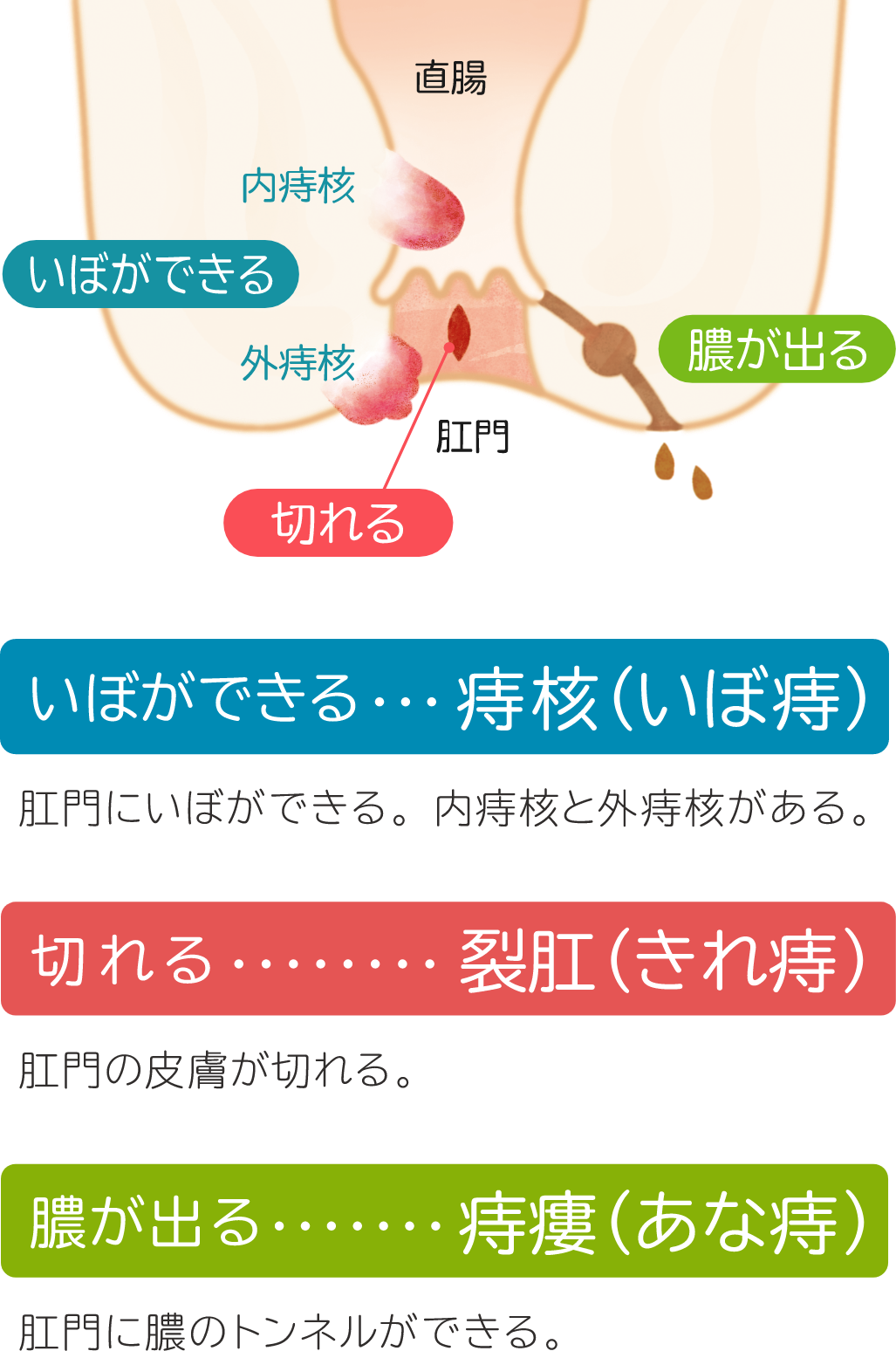














 救急・時間外受診のご案内
救急・時間外受診のご案内 当院について
当院について 診療科案内
診療科案内 診療部門
診療部門 健診(人間ドック)
健診(人間ドック) リハビリテーション
リハビリテーション デイケアセンター
デイケアセンター 医療関係者の方へ
医療関係者の方へ For foreigners
For foreigners About Omotokai
About Omotokai 採用情報
採用情報 よくある質問
よくある質問 アクセス
アクセス ご来院・お見舞いの方へ
ご来院・お見舞いの方へ サイトマップ
サイトマップ