 CARDIOLOGY INTERNAL
CARDIOLOGY INTERNALMEDICINE

循環器内科
循環器内科について
About Medical department“Heart Team”―内科と外科のコラボレーションで
最高のアウトカムを目指す
同時運用可能な心血管造影装置2台、緊急補助循環装置(IABP・PCPS等)を常備し、虚血性心疾患や不整脈、閉塞性動脈硬化症などの心臓・血管疾患に対して24時間体制で診療を行っています。また心臓血管外科を併設しているため、ロータブレーター、両室ペーシング、植込型除細動器といった特殊機器を用いた治療も可能です。心不全や心筋症など薬物治療の面でも、長期予後を見据えた医療を提供しています。
主な疾患と治療法
Disease and Treatment- 虚血性心疾患(狭心症・心筋梗塞)
-
虚血性心疾患(狭心症・心筋梗塞)
症状
虚血性心疾患とは、心筋に流れる冠動脈が動脈硬化や攣縮により血流障害を来たす疾患です。
狭心症の血流障害は一過性のため症状は数分~20分以内に消えますが、心筋梗塞では血流障害が解除されずに30分以上症状が持続します。
虚血性心疾患の症状は主に胸部の締めつけ感や圧迫感です。痛みの箇所は胸の広い範囲におよび、部位を特定しづらい不明瞭さも特徴の一つです。首、背中、腕、みぞおちに広がることがあります(放散痛)。冷や汗、吐き気、呼吸困難を伴うこともあります。
また、これらの症状を一切自覚することなく(無症状)、血流障害が進行する「無症候性心筋虚血」とよばれるものも少なくありません。高齢者や糖尿病患者で頻度が高く、注意が必要です。検査
●冠動脈造影(カテーテル検査)
●冠動脈CT
●心電図
●運動負荷心電図
●ホルター心電図(24時間)
●心エコー
●血液検査
●胸部レントゲン治療
- 経皮的冠動脈バルーン形成術
- 細いガイドワイヤーを冠動脈に入れ、狭窄部を通過させます。このワイヤーをレールのように用いて治療用のバルーンを持ち込み、拡張させることで狭窄を解除する治療です。
狭窄部には動脈硬化の産物である粥腫(プラーク)が存在しており、バルーン拡張させるとこのプラークに亀裂が入ることで血管の内径が広がります。しかしこの部分は不安定で崩れやすく、直後から再狭窄のリスクがあります。そのため、現在では多くの場合、バルーン拡張後にステント(金属製の網状筒)を留置して再狭窄を予防します。
また、ステント内再狭窄や小径の血管ではあえてステントを置かずに、薬剤の塗られたバルーンを狭窄部で拡張し狭窄を予防する治療も行っています。
- 薬剤溶出性ステント
- 治療成績向上に大きな役割を果たしてきた冠動脈ステントですが、新生内膜の増生による再狭窄が30~40%にみられていました。
現在使用される冠動脈ステントのほとんどは、新生内膜を制御するための薬剤が表面に塗られており、再狭窄頻度は10%以下まで減少しています。
- ロータブレーター治療
- 動脈硬化の病巣にカルシウムが沈着して高度な石灰化を来たし、通常のバルーン拡張では対処できないことがあります。この場合は、石灰化部分を削り取ることで内腔を確保する必要があります。ロータブレーターは先端のドリル部分にダイヤモンドが埋め込まれており、高速回転することで石灰化病巣を削り取る装置です。 全国どこの施設でも使用できるわけではなく、心臓血管外科を併設し、さらに一定の基準をクリアした施設にのみ使用を許可されています。大浜第一病院ではロータブレーターを用いた治療が可能です。
- 末梢動脈疾患(閉塞性動脈硬化症、重症下肢虚血・壊疽、急性動脈閉塞)
-
末梢動脈疾患
(閉塞性動脈硬化症、重症下肢虚血・壊疽、急性動脈閉塞)症状
末梢動脈の血流障害は主に下肢に発生します。まず冷感(手先・足先の冷たさ)に始まり、次第に間欠性跛行(休みながら、足を引きずって歩く状態)を来たします。さらに重症化すると安静時疼痛を伴い、最終的には皮膚や皮下組織が傷み不可逆的な状態となります(潰瘍・壊疽)。安静時疼痛や潰瘍・壊疽を呈した状態を「重症下肢虚血」と総称し、放置すれば足を切断せねばならない状態となります。さらに、重症下肢虚血は冷感や安静時疼痛から段階を経ることなく、ある日突然発生することもあるため注意が必要です。糖尿病や慢性腎不全、喫煙継続中の方は毎日ご自身の足を観察する習慣をつけましょう。
主に心房細動からの塞栓が動脈を詰まらせ、突然下肢の血流障害を来たす病態を「急性動脈閉塞」と呼びます。冷感だけではなく激烈な痛みをともない、みるみるうちに足がしびれ、麻痺してきます。症状が進む前に血栓を除去し血流を再開させる緊急処置が必要です。
まれに上肢に血流障害を来たすことがあります。鎖骨下動脈が閉塞すると、上肢の運動にともなって脳から血流が抜き取られめまいや失神をきたすことがあります(盗血現象)。検査
●血管造影(カテーテル検査)
●CT
●MRI
●血管エコー
●運動負荷検査
●血圧脈波検査(ABI/PWV)
●皮膚再灌流圧測定(SRPP)治療
- 経皮的末梢血管バルーン形成術・ステント留置術
- 心臓の冠動脈治療と同様に、狭窄・閉塞部位にカテーテル経由でワイヤーを通過させバルーンやステントを持ち込んで拡張させます。治療成績・開存度は一様ではなく、病変部位により異なります。骨盤内(腸骨動脈)ではステント留置により外科手術に匹敵する長期開存が期待できます。一方、大腿・膝窩動脈領域ではステント留置後の再狭窄が懸案となっていましたが、薬剤塗布バルーンや薬剤溶出性ステントの出現により、治療成績の向上が期待されています。下腿に位置する前脛骨・後脛骨・腓骨動脈は径が細く、ステントは使用されません。バルーン拡張後の再狭窄率が高いため、まずは保存的経過観察が選択されます。安静時疼痛や潰瘍を呈するなど重症下肢虚血となった場合は切断を回避するため速やかに血行再建が行われます。
末梢動脈疾患では、単なる狭窄ではなく完全閉塞となってから初めて受診する場合が稀ではありません。完全閉塞は外科的バイパス術が行われることが従来は多かったのですが、近年では技術の進歩によりカテーテル治療も選択され良好な成績を上げています。股関節や膝など曲げ伸ばしが加わる部位での動脈閉塞は、ステントが禁忌であるため外科的血行再建が有用です。カテーテル治療と外科治療のいずれを選ぶかは、循環器内科と心臓血管外科が協議して最適な選択肢を提示し、患者様ご本人に選んでいただきます。
- クロッサーシステム
- 動脈硬化が進行し著しい石灰化をきたした血管では、ワイヤーやバルーンが通過せず治療に難渋します。クロッサーシステムは約 2mm のカテーテルの先端が高速で振動し、完全閉塞した石灰化動脈にガイドワイヤーを通過させるデバイスです。透析治療を受けている方など、全身の動脈石灰化が高度な症例で威力を発揮します。
- ステントグラフト治療
- 外科手術で行う人工血管バイパス術を血管外ではなく、血管の中から行うことで血流の改善が得られる医療機器です。浅大腿動脈の閉塞に対し、従来のステント治療では再狭窄が多く見られたため、これを解決する治療法の一つとして期待されています。また、皮膚切開を伴う外科的人工血管置換術に比べ、すべてをカテーテル経由で行うため患者様の負担を低減することができます。
胸腹部・骨盤内の動脈(腸骨動脈、腎動脈など)では、外傷性や医原性の血管損傷に対しても適応を有しています。
- 腎機能不良例に対して
- 腎臓の機能が悪い患者様では検査・治療時の造影剤を可及使用を可及的に控える必要があります。末梢血管では、造影剤を使用せずに炭酸ガスやエコーを用いて検査・治療することが可能です。担当医にご相談ください。
- 不整脈(発作性上室頻拍、心房粗動、心房細動、心室頻拍、心室細動 …
-
不整脈
(発作性上室頻拍、心房粗動、心房細動、心室頻拍、
心室細動、洞不全症候群、房室ブロック)
原因不明の失神
原因不明の脳梗塞症状
心臓は微弱な電流が流れることで収縮運動を行っています。電線に相当する刺激伝導系には一定のリズムで電流が流れますが、この回路にショートや断線などのトラブルが発生し、心臓の動きが極端に速くなる(「頻脈」)、遅くなる(「徐脈」)ことにより不調をきたすのが不整脈と呼ばれる病態です。
体内で絶えず動き続ける心臓ですが、その動きを私たち自身が感じることは通常ありません。不調をきたした心臓の動きを、不快感とともに感じる状態を動悸と呼びます。息切れや胸痛として感じる場合もあります。 頻脈、徐脈いずれの場合も、脳への血流が障害されてめまい、立ちくらみを感じたり、極端な場合は失神(一時的な意識障害)や突然死につながることがあります。検査
●12誘導心電図
●胸部レントゲン
●運動負荷心電図
●ホルター心電図(24時間~1週間)
●特殊心電図(加算平均心電図)
●心エコー
●心臓電気生理学的検査(カテーテル検査)
●植込型心電図記録計(ループレコーダー)治療
- 抗不整脈薬
- おもに頻脈性不整脈に対して使用します。不整脈自体を消して正常な調律に戻そうとする場合と、不整脈はそのままで心拍数の正常化を目指す場合があります。発作時の投与だけで済むこともあれば、継続的に服用が必要なこともあり、これは不整脈の種類や発作の状態によって異なります。副作用として別の不整脈を誘発する(催不整脈作用)場合があるため、開始や中断、容量調節にあたっては細心の注意が必要です。また多くの抗不整脈薬は、大なり小なり心臓に対して抑制的に働きます。心機能の低下した方では病状を悪化させることがあります。
徐脈性不整脈に対する抗不整脈薬は効果が不安定なため長期にわたり使用されることは稀です。一般的には以下に述べるペースメーカー治療が推奨されています。
- カテーテルアブレーション
- カテーテルを心臓の中に挿入し、不整脈の原因となる部分に高周波電流を流して焼灼することにより不整脈を治療する方法です。不整脈の中でも、カテーテルアブレーションによる治療が非常に有効なものがあります。これは 発作性上室頻拍 と呼ばれます。突然心拍数130~200/分まで増加し強い症状を伴うため、日常生活に大きな影響を与えます。カテーテルアブレーションで不整脈の原因となる部分を焼灼することにより90%以上の方が根治します。最近注目されているのが 心房細動 です。動悸や胸の違和感などの症状が現れますが、最大の問題は心房内で血液がよどみ、血栓(血の固まり)が発生するからです。これが血流にのって脳に流れていくと脳梗塞(脳塞栓)になります。心房細動に対してもカテーテルアブレーションは有効で、70~80%の方に効果があるとされています。心房細動は加齢性、進行性の疾患ですので、前記の発作性上室頻拍のように完全に治ってしまうまではいかない場合もあります。しかし、心房細動をそのままにしておくと”クセ”がついてしまい、一生心房細動のままということになりますから、早いうちに治療を行った方がよいと現在では考えられています。
- ペースメーカー
- おもに心拍数が低下する徐脈性不整脈(洞不全症候群、房室ブロック、徐脈性心房細動)に対する治療として行います。これらの疾患が進行すると脈拍が遅くなり、脳への血流が低下して失神したり、めまいやふらつきが起こって生活に支障をきたしたり、全身への血液循環が不足して疲れやすくなったりします。徐脈性不整脈に対しては薬剤よりも効果が確実なペースメーカー植え込みが標準治療となっています。ペースメーカーは、本体(電池・発振器・制御装置をふくむ)と細い電線(リード)から構成されています。手術の際には鎖骨下の皮膚を小切開してポケットを作成し、ここから静脈を経由して電線を心臓内に留置します。電線と本体を接続し、すべてをポケット内に収めて傷を閉じます。手術は局所麻酔で行われ、2時間前後で終了です。ペースメーカー本体が徐脈の発生を感知すると、一定のリズムで心臓に電気刺激が送られ、心拍数が確保される仕組みになっています。最近開発された「リードレスペースメーカー」は小指の先ほどの本体ごと心腔(右心室)内に植え込まれるため、電線や前胸部のポケットが不要です。使用できる不整脈の種類が限られていること、特有の合併症が報告されているため、使用できるか否かは主治医と相談する必要があります。
- 植え込み型除細動器(ICD)
- 不整脈のなかには、命に関わる非常に危険なタイプがあります。心室頻拍 や 心室細動 と呼ばれる不整脈が持続すると突然死する可能性が少なくありません。これに対し、「植え込み型除細動器(ICD)」という機器を体に植え込むことで死亡リスクを回避できることが明らかとなり、大変有効な治療法としてこの20年ほどで確立されてきました。植え込み型除細動器はペースメーカーと同様に前胸部に植え込み、静脈から心臓内に導いた電線を介して治療が行われます。危険な不整脈が万が一発生した場合、この電線を伝って心臓に電気ショックがかけられ不整脈を停止させます。また最近では「皮下植え込み型除細動器(S-ICD)」も臨床利用されるようになりました。前胸部に植え込む通常のICDと異なり、電線と除細動器本体がすべて皮下に植え込まれるため、心臓や血管内に人工物を入れる必要がありません。断線や感染症など、合併症の軽減が期待されています。
- 植込型心電図記録計(ループレコーダー)
- 厳密には治療ではありませんが、長年動悸や失神発作に苦しんでいるにもかかわらず、その原因が不明な方に対して精査目的で植え込みます。左前胸部の皮下に小さなチップを植え込むもので、手術は10分程度で終了します。
脳梗塞の中には心房細動など不整脈が原因で発症するものがありますが、発症時にはすでに不整脈が消失し診断に苦慮することが少なくありません。原因不明の脳梗塞 に対しても本機器を植え込むことで、再発予防に効果を発揮する場合があります。
- 心不全(急性心不全、慢性心不全)
-
心不全(急性心不全、慢性心不全)
症状
心不全とは「心臓が悪いために、息切れやむくみが起こり、だんだん悪くなり、生命を縮める病気」と定義されます(日本循環器学会)。心不全の症状は多岐にわたりますが、左心不全にともなう肺静脈のうっ血から、息切れや呼吸困難、起座呼吸(息苦しくて臥床できない状態)が発生します。右心不全にともなう体静脈のうっ血は、下腿浮腫や食思不振を引き起こします。毎日体重を測定し1週間以内に2-3kgの体重増加を見つけ出すことで、うっ血を伴った心不全を早期発見することができます。前方へ血液が駆出できない状態(低心拍出量症候群)からは、易疲労感、乏尿・夜間多尿、手足の冷感,記憶力低下、睡眠障害、意識障害などが生じます。
検査
●心電図
●胸部レントゲン
●心エコー
●血液検査(BNP)
●CT
●MRI
●心臓カテーテル検査
●心肺運動負荷試験(CPX)治療
- 薬物療法
- 利尿剤により過剰な塩分・水分を排除することで心臓の仕事を軽減し、末梢血管を拡張させて心臓からの血液駆出を容易にすることが心不全治療の基本です。さらに自律神経やホルモンの関与により心不全悪化を来たすことが明らかとなっており、β遮断薬やアンギオテンシン変換酵素(ACE)阻害薬、アンギオテンシンⅡ受容体拮抗薬(ARB)、鉱質コルチコイド受容体拮抗薬(MRA)の有効性が証明され、心不全治療に欠かすことのできない薬剤となっています。
- 心臓再同期療法(両室ペーシング)
- 心不全が進行すると左室の動きが一様ではなくなり、収縮のタイミングがずれて非効率な挙動を示す場合があります。これに対しては心臓再同期療法(両室ペーシング)が有効です。一般的なペースメーカーでは心室電極は右心室に1本入れるだけですが、両室ペースメーカーでは冠静脈洞を通して左室の左後方にもう一本心室電極を入れることで左右から挟み込み、収縮のタイミングを最も効率的な状態に戻します。
- 静脈疾患(深部静脈血栓症、下肢静脈瘤)
-
静脈疾患(深部静脈血栓症、下肢静脈瘤)
症状
●深部静脈血栓症
外傷や疾病にともなう長時間の安静が原因となり、下腿のヒラメ筋内で血栓が発生し、徐々に拡大・進展することで症状がでます。航空機の窮屈な座席で発生することがあるためエコノミークラス症候群としても有名です。薬剤や悪性腫瘍が原因となることもあります。大腿よりも近位へ及ぶと赤黒く腫れあがり、痛みを生じます。ちぎれて肺に詰まると急性肺塞栓症となり、突然の呼吸困難、重症例では死に至ります。
●下肢静脈瘤
下肢の静脈には上記の深部静脈のほかに皮下を流れる大伏在静脈と小伏在静脈があります。これら伏在静脈の弁不全で逆流が始まると、下腿を中心に静脈瘤が発生します。立位でのだるさに始まり、かゆみ、色素沈着(黒ずみ)、うっ滞性皮膚炎、潰瘍へと徐々に進行します。瘤内に血栓が生じて炎症を伴うと、痛みを伴うこともあります。検査
●血管エコー
●血液検査(Dダイマー、血栓性素因検査)
●CT
●血管造影(カテーテル検査)治療
- 薬物療法
- ワルファリンを用いた抗凝固療法を適切に行うことにより、血栓後後遺症などの合併症や肺塞栓症への進展を予防できます。2014年からは経口直接作用型Xa阻害薬(DOAC)が使用可能となりました。ワルファリンのような容量調節や食事制限が不要なこと、頭蓋内出血のリスクが低いことなどから使用頻度が増加しています。
- 下大静脈フィルター
- 腸骨静脈や大腿静脈まで進展した「近位型」の深部静脈血栓症では浮動する血栓が肺動脈に流れ込み、急性肺塞栓症を来す恐れがあります。下大静脈フィルターはこれを予防する目的で使用されます。頸部や鼠径の血管を穿刺しカテーテル経由で挿入するため、皮膚切開は不要です。急性期を乗り切り肺塞栓症のリスクが軽減した時点で、同じくカテーテル経由で摘出します。併存疾患のために抗凝固療法ができない方や、終生にわたり高い血栓塞栓症リスクを有する方などでは永久留置する場合もあります。
- カテーテル血栓溶解療法
- 深部静脈血栓症による閉塞が長期にわたって持続すると、「血栓後症候群」と呼ばれる後遺症が発生します。これは慢性的に腫れた足に疼痛や神経障害、潰瘍が発生する重篤な病態です。慢性化する前に閉塞した深部静脈を再開通させることが予防において最も重要です。カテーテル血栓溶解療法は閉塞した深部静脈を膝裏から穿刺し、内部に専用のカテーテルを挿入して血栓溶解薬を直接血栓へ散布することで早期の再開通を目指す治療です。
- 下肢静脈瘤血管内焼灼術(レーザー治療)
- 大伏在静脈・小伏在静脈の弁不全から逆流を来たし静脈瘤を形成している場合は、根本治療としてこれら伏在静脈の血流を遮断する必要があります。従来はこれらを抜去するストリッピング手術が行われていましたが、術後の出血・腫脹・神経障害が無視できませんでした。現在では静脈の内部からレーザーを照射することで血管を縮小・閉塞させる血管内焼灼術(レーザー治療)が行われています。これにより静脈瘤に流れ込む血液を大幅に減らすことができますが、2mmほどの小切開から静脈瘤を引っぱり出す瘤切除術(stab avulsion)も同時に行うことが一般的です。
- 下肢静脈瘤硬化療法
- レーザー治療は逆流を来たした大伏在静脈や小伏在静脈に対して行われますが、より末梢の小静脈瘤が出血や塞栓、皮膚症状などを呈する場合には、泡沫状にした硬化剤(ポリドカスクレロール)を注射して血管を閉塞させます。
実績
Result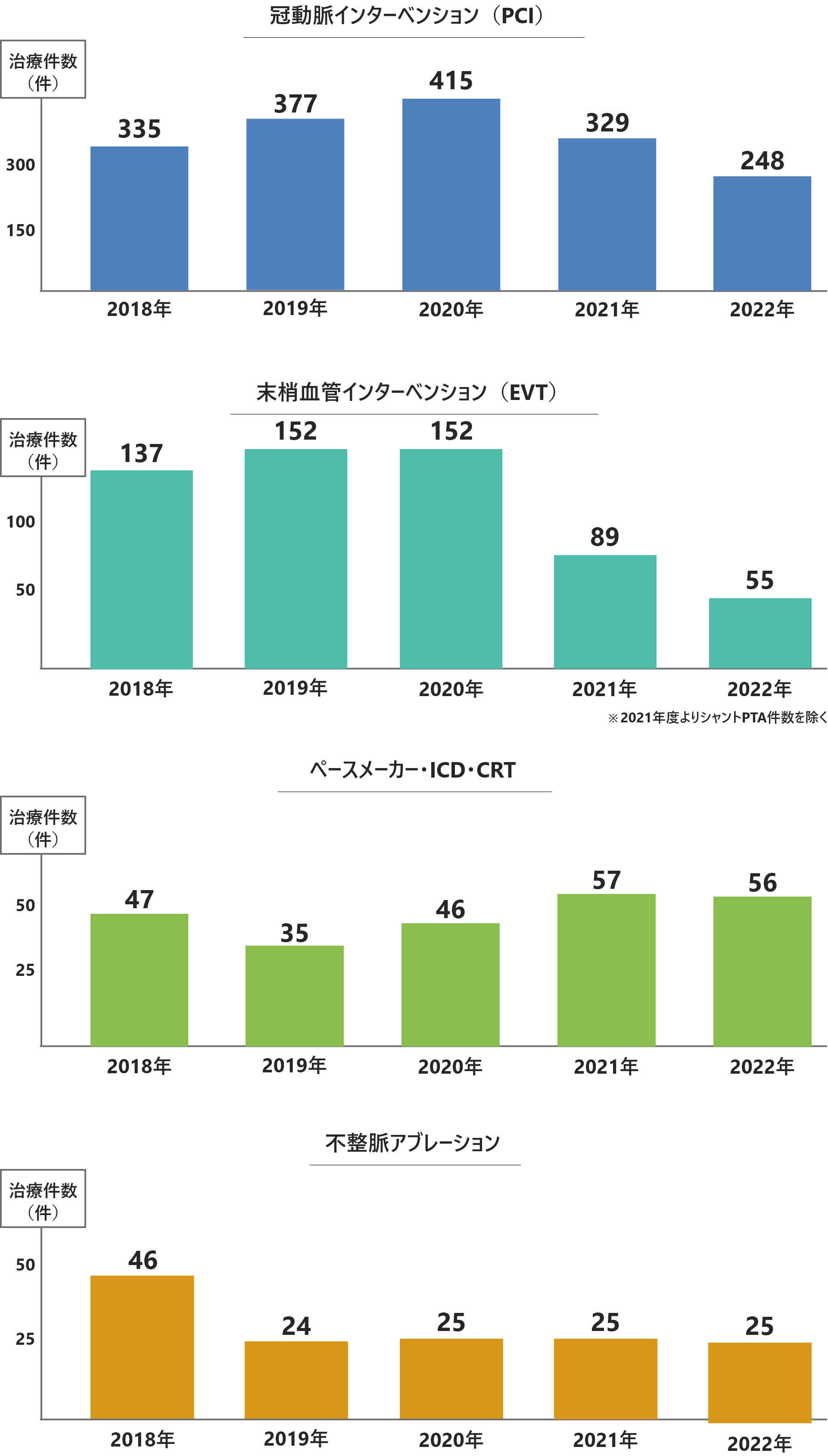
医師紹介
Doctor-


大浜第一病院 病院長
心臓血管センター|循環器内科大城 康一Kouichi Oshiro

- 専門分野 | Specialized field
- 一般内科
循環器内科
心血管カテーテル治療
植込みデバイス治療
- 資格 | Qualification
- 日本内科学会認定医
日本内科学会総合内科専門医
日本循環器学会専門医
日本心血管インターベンション治療学会指導医
日本心臓リハビリテーション学会認定指導士
医学博士
-


大浜第一病院 副院長
心臓血管センター|循環器内科
心臓血管センター長・循環器内科部長前田 武俊Taketoshi Maeda

- 専門分野 | Specialized field
- 一般内科
循環器内科
心血管カテーテル治療
植込みデバイス治療
下肢静脈瘤レーザー治療
- 資格 | Qualification
- 日本外科学会認定医・専門医
日本内科学会認定医・総合内科専門医
日本循環器学会専門医
日本心血管インターベンション治療学会認定医・専門医
植込み型除細動器(ICD)/ペーシングによる心不全治療(CRT)実施医
日本心臓リハビリテーション学会認定指導士・認定医
日本脈管学会専門医・指導医
下肢静脈瘤血管内焼灼術実施医・指導医
認定病院総合診療医
日本静脈学会認定弾性ストッキング・圧迫療法コンダクター
日本医師会認定健康スポーツ医
-

心臓血管センター|循環器内科 医師
木村 竜介Ryusuke Kimura

- 専門分野 | Specialized field
- 一般内科
循環器内科
心血管カテーテル治療
植込みデバイス治療
不整脈アブレーション
- 資格 | Qualification
- 日本内科学会認定医
日本内科学会総合内科専門医
日本循環器学会専門医
日本心血管インターベンション治療学会認定医
日本不整脈学会専門医
植込み型除細動器(ICD)/ペーシングによる心不全治療(CRT)実施医
医学博士
-

山城 啓Kei Yamashiro

- 専門分野 | Specialized field
- 不整脈治療
- 資格 | Qualification
- 医学博士
日本不整脈心電学会不整脈専門医
日本循環器学会専門医
日本内科学会認定医
臨床心臓電気生理研究会幹事
-

医師
山元 昇栄Shoei Yamamoto

外来診療表
Calendar- 初診・再診受付時間
-
平日
午前8:00〜11:00
午後13:00〜16:00土曜
午前8:00〜11:00
- 面会時間
-
12:00〜21:00
「心臓血管センター」循環器内科
※2024年4月より、「紹介予約制」になりました。
| 05/04(月) | 05/05(火) | 05/06(水) | 05/07(木) | 05/08(金) | 05/09(土) | |
|---|---|---|---|---|---|---|
| 午 前 |
みどりの日 | こどもの日 | 振替休日 | 大城 康一 山元 昇栄 |
前田 武俊 | |
| 午 後 |
--- | --- | --- | 心臓デバイス 外来 ※要予約 |
「心臓血管センター」不整脈外来
※2024年4月より、「紹介予約制」になりました。
※第2週、4週のみ
| 05/04(月) | 05/05(火) | 05/06(水) | 05/07(木) | 05/08(金) | 05/09(土) | |
|---|---|---|---|---|---|---|
| 午 前 |
みどりの日 | こどもの日 | 振替休日 | 木村 竜介 ※2/12・26 のみ |
木村 竜介 ※2/14・28 予約のみ 山城 啓 ※2/7・21 予約のみ |
|
| 午 後 |
--- | --- | --- |
「心臓血管センター」血管外来
※2024年4月より、「紹介予約制」になりました。
| 05/04(月) | 05/05(火) | 05/06(水) | 05/07(木) | 05/08(金) | 05/09(土) | |
|---|---|---|---|---|---|---|
| 午 前 |
みどりの日 | こどもの日 | 振替休日 | 前田 武俊 |
||
| 午 後 |
--- | --- | --- |
 この表は横スクロールできます
この表は横スクロールできます














 救急・時間外受診のご案内
救急・時間外受診のご案内 当院について
当院について 診療科案内
診療科案内 診療部門
診療部門 健診(人間ドック)
健診(人間ドック) リハビリテーション
リハビリテーション デイケアセンター
デイケアセンター 医療関係者の方へ
医療関係者の方へ For foreigners
For foreigners About Omotokai
About Omotokai 採用情報
採用情報 よくある質問
よくある質問 アクセス
アクセス ご来院・お見舞いの方へ
ご来院・お見舞いの方へ サイトマップ
サイトマップ